甲状腺ホルモンの種類と特徴
甲状腺ホルモンT3とT4の基本構造
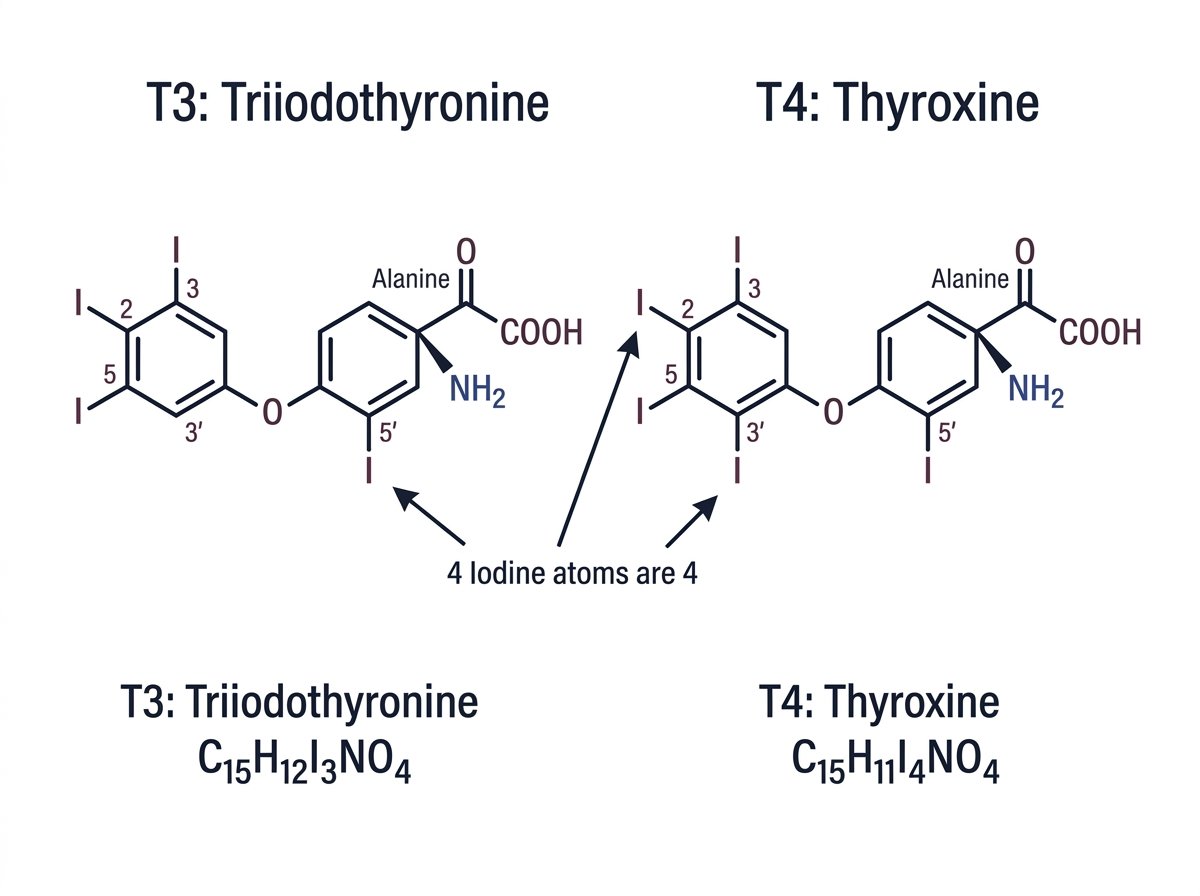
甲状腺ホルモンは、体内で唯一ヨウ素を含むホルモンとして知られています。主に2種類のホルモンが存在し、それぞれの名称はヨウ素原子の数に由来しています。
- T4(テトラヨードサイロニン、サイロキシン):ヨウ素原子を4個持つホルモン
- T3(トリヨードサイロニン):ヨウ素原子を3個持つホルモン
これらのホルモンは、アミノ酸の一種であるチロシンにヨウ素が結合した構造を持っています。具体的には、2つのベンゼン環を持つ化学構造が特徴で、T4はベンゼン環の4つの位置にヨウ素が結合し、T3は3つの位置にヨウ素が結合しています。
甲状腺ホルモンは一般的にアミノ酸型ホルモンに分類されますが、ベンゼン環を2個持つため脂溶性を示す特性があります。この性質により、細胞膜を通過して細胞内の核にある甲状腺ホルモン受容体と結合できるのです。
血中濃度を比較すると、T4は約4.5~13μg/dL、T3は約0.06~0.2μg/dLと、T4のほうがT3よりも100倍近く高濃度で存在しています。これは甲状腺から分泌されるホルモンの大部分(99%)がT4であることを反映しています。
甲状腺ホルモン分泌の調節メカニズム
甲状腺ホルモンの分泌は、脳下垂体から分泌される甲状腺刺激ホルモン(TSH)によって精密に制御されています。この調節機構は「視床下部-下垂体-甲状腺軸」と呼ばれる重要なフィードバックシステムを形成しています。
TSHが甲状腺細胞膜上に存在するTSH受容体に結合すると、以下のシグナル伝達経路が活性化されます。
- GTP結合タンパク質を介した活性化
- アデニル酸シクラーゼの活性化によるcAMP産生促進
- イノシトールリン酸系の活性化
これらの経路を通じて、甲状腺細胞の機能が増強され、ホルモン合成・分泌が促進されます。
重要なのは、このシステムが「ネガティブフィードバック」機構を持っていることです。血中に分泌された甲状腺ホルモン(T3、T4)は脳下垂体に作用してTSHの分泌を抑制します。これにより、血中の甲状腺ホルモン濃度が一定に保たれる仕組みになっています。
この関係はシーソーのようなものと例えられ、一方が高くなれば他方は低くなる関係性を持っています。例えば、バセドウ病では甲状腺ホルモンが高値となるため、TSHはほとんど感度以下の値になります。逆に、橋本病などの甲状腺機能低下症では、甲状腺ホルモンが低いためTSHが高値を示します。
T3とT4の役割と体内での変換過程
甲状腺から分泌されるホルモンの大部分はT4であり、これは「貯蔵型ホルモン」または「調整役ホルモン」と考えられています。一方、T3は「活動型ホルモン」として知られ、生理活性はT4の約10倍とされています。
T3の供給経路には大きく分けて2つあります。
- 甲状腺から直接分泌される経路(全体の約20%)
- 末梢組織でT4から変換される経路(全体の約80%)
血液中に分泌されたT4は、主に肝臓、腎臓、筋肉、中枢神経系などの末梢組織で脱ヨード酵素の働きによりT3に変換されます。この変換過程により、体内の各組織における甲状腺ホルモンの活性が精密に調節されています。
血液中のT3とT4は、そのほとんどがサイロキシン結合タンパク質(サイロキシン結合グロブリン、プレアルブミン、アルブミン)と結合した状態で運搬されます。実際に生理活性を持つのは、これらのタンパク質から離れた「遊離型」のホルモン(FT3、FT4)のみです。そのため、臨床検査では通常、FT3とFT4の値で甲状腺機能を評価します。
T3とT4には寿命の違いもあります。T3はT4よりも強力な活性を持つ一方、血中から除去されるスピードも速いという特徴があります。この性質により、体は状況に応じてT3の供給をコントロールしているのです。
甲状腺ホルモンと代謝への影響
甲状腺ホルモンの最も重要な役割は、全身の代謝調節です。具体的には以下のような作用を持っています。
- 基礎代謝の促進
- エネルギー産生の増加
- 体温調節への関与
- タンパク質合成の調節
- 脂質代謝の制御
これらの作用は、T3が細胞の核内にある甲状腺ホルモン受容体と結合することで引き起こされます。この結合力はT3のほうがT4よりも約10倍強いため、T3が主要な活性型ホルモンとして機能します。
甲状腺ホルモンのレベルが異常になると、様々な症状が現れます。例えば、甲状腺機能亢進症(バセドウ病など)では。
- 動悸や頻脈
- 体重減少(食欲は増加)
- 発汗増加、暑さに弱くなる
- 神経過敏、不安感
一方、甲状腺機能低下症(橋本病など)では。
このように、甲状腺ホルモンのバランスは身体の恒常性維持に不可欠です。特に女性は甲状腺疾患のリスクが高く、女性の10~15人に1人の頻度で橋本病にかかるとされています。
甲状腺ホルモンの進化的起源と生物学的意義
甲状腺ホルモンは進化の過程で非常に早い段階から存在していたと考えられています。特に興味深いのは、生物が海からの進出を果たす際に甲状腺が重要な役割を担ったという事実です。
遠い昔、生物がヨウ素の豊富な海から陸上へと進出する過程で、ヨウ素の貯蔵庫として甲状腺が発達しました。海水中には比較的豊富に存在するヨウ素ですが、陸上では希少な元素であるため、これを効率的に取り込み、蓄積する機能が生存に有利だったのです。
甲状腺ホルモンの最も劇的な作用の一例として、両生類の変態が挙げられます。例えば、卵からかえったばかりのオタマジャクシに甲状腺ホルモンを投与すると、早熟的に変態が進行してカエルになります。この現象は、甲状腺ホルモンが生物の発達や形態形成において根本的な役割を担っていることを示しています。
甲状腺ホルモンの歴史は非常に古いものの、その発見は比較的新しいです。T4(サイロキシン)が最初に発見されたのは1914年で、T3(トリヨードサイロニン)が同定されたのはさらに後の1953年でした。この発見により、甲状腺疾患のメカニズム解明と治療法開発が大きく進展しました。
興味深いことに、甲状腺ホルモンの機能は、魚類から哺乳類に至るまで高度に保存されています。これは、このホルモンシステムが進化的に極めて重要であり、生命維持において基本的な機能を担っていることを示唆しています。
甲状腺ホルモン種類の臨床検査と評価方法
医療現場では、甲状腺機能を評価するために様々な検査方法が用いられています。主な検査項目は以下の通りです。
- 遊離T3(FT3):活性型T3の血中濃度
- 遊離T4(FT4):活性型T4の血中濃度
- TSH:甲状腺刺激ホルモンの血中濃度
- 甲状腺自己抗体:橋本病やバセドウ病の診断に重要
これらの検査は相互に関連して解釈する必要があります。例えば、FT3とTSHには日内変動があり、検査時間によって数値が変動することがありますが、FT4は比較的日内変動が少ないという特徴があります。
臨床現場では、これらの検査結果と症状を総合的に判断して診断を行います。甲状腺疾患の中には、「潜在性甲状腺機能異常」と呼ばれる状態もあり、甲状腺ホルモンは正常でもTSHが異常値を示す場合があります。このような状態では症状がほとんど現れないこともあるため、定期的な検査が重要です。
通常の診療では、甲状腺ホルモンの測定はFT4とFT3を用いて行われることがほとんどです。一部の医療機関では、これらのホルモン検査が約1時間程度で測定可能なシステムを導入しており、迅速な診断と治療方針の決定に役立てられています。
甲状腺機能異常の症状は多様で、他の疾患と類似した症状も多いため、まずはかかりつけの内科医に相談することが推奨されます。特に女性では甲状腺疾患が多い傾向にあるため、健康診断などの機会に甲状腺に関する検査を受けておくことが望ましいでしょう。
甲状腺検査についての詳しい情報はこちら(隈病院のウェブサイト)
甲状腺ホルモンのバランスは私たちの健康に大きな影響を与えています。T3とT4という2種類のホルモンの特性を理解することは、代謝疾患や甲状腺疾患の診断・治療において非常に重要です。特にヨウ素の摂取バランスや、妊娠・出産などのライフイベントによって甲状腺機能が変動することも知られており、適切な時期に適切な検査を受けることが健康管理の鍵となります。
私たちも甲状腺