メタボリックシンドロームの症状と治療方法
メタボリックシンドロームの診断基準と主症状
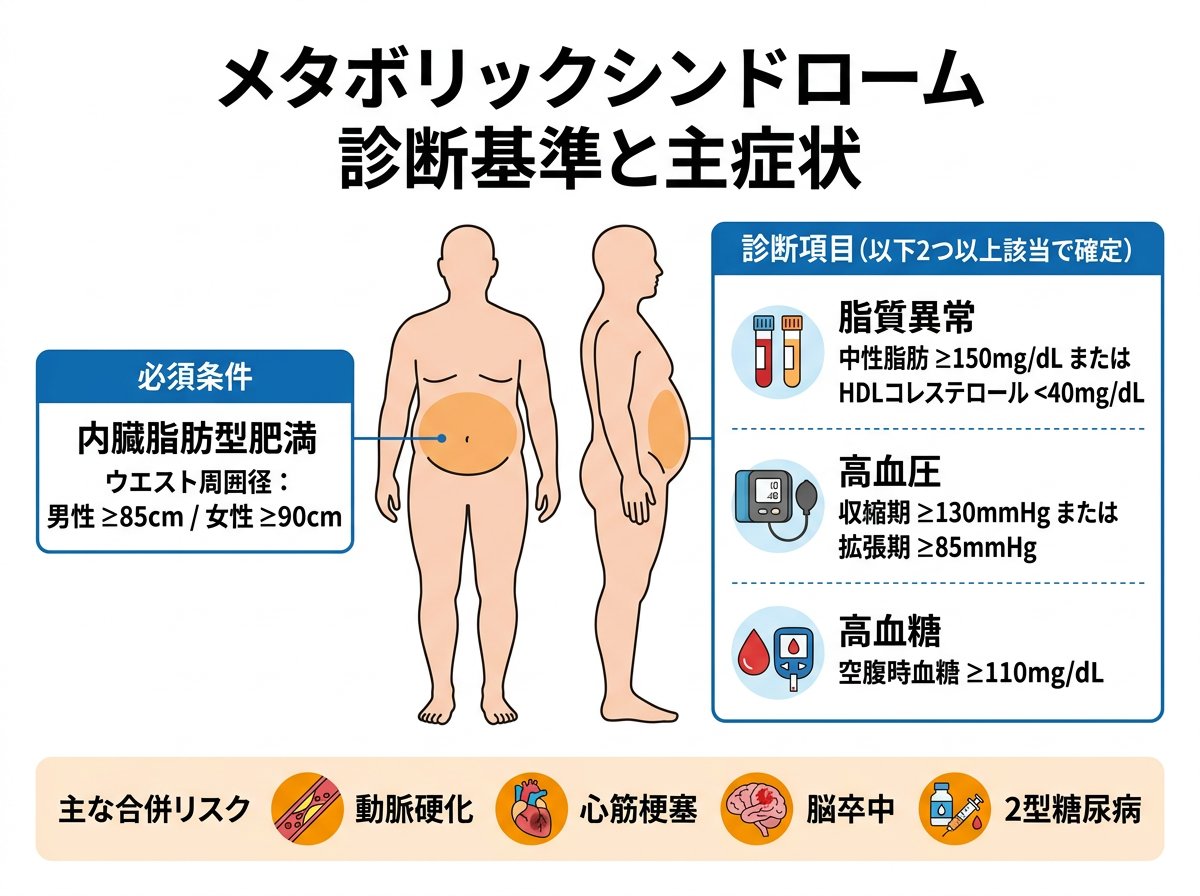
メタボリックシンドロームは単なる肥満ではなく、内臓脂肪の過剰蓄積に伴い様々な代謝異常が同時に発生する症候群です。この状態は全身の代謝機能に大きな影響を与え、将来的に深刻な健康問題を引き起こす可能性があります。
日本における診断基準は以下のように定められています。
- 必須条件:内臓脂肪型肥満
- 男性:ウエスト周囲径85cm以上
- 女性:ウエスト周囲径90cm以上
- 選択条件:以下のうち2つ以上該当
注目すべきは、肥満の種類です。メタボリックシンドロームでは特に「内臓脂肪型肥満」が重要な要素となります。皮下脂肪ではなく、内臓の周りに蓄積する脂肪が様々な代謝異常を引き起こす主因となるのです。
主要症状としては以下が挙げられます。
これらの症状が単独で存在するよりも、複合して存在することでリスクが相乗的に高まります。この状態は「メタボリックドミノ」とも表現され、一つの異常が次々と他の異常を引き起こしていく連鎖反応を起こします。
メタボリックシンドロームと肥満症の違いについても理解しておくことが重要です。
| メタボリックシンドローム | 肥満症 |
|---|---|
| 動脈硬化性疾患リスクが高い状態 | 肥満により健康被害が発生している状態 |
| 内臓脂肪型肥満+危険因子2つ以上 | BMI25以上+健康障害1つ以上 |
| 食事・運動療法中心 | 食事・運動+減量治療 |
メタボリックシンドロームは早期発見・早期介入が重要です。特に20〜30代から内臓脂肪は増加し始めるため、若いうちからの予防が効果的です。
メタボリックシンドロームの治療における食事療法
メタボリックシンドロームの治療において、食事療法は最も基本的かつ重要なアプローチです。内臓脂肪を減らすためには、適切なカロリー制限と栄養バランスの改善が不可欠となります。
適正カロリーの計算方法
まず治療の第一歩として、患者個々の適正カロリー摂取量を計算する必要があります。計算式は以下の通りです。
- 標準体重(kg) = 身長(m) × 身長(m) × 22
- 1日の適正エネルギー量。
- 軽い労作(デスクワーク中心):標準体重 × 25〜30kcal
- 普通の労作(立ち仕事が多い):標準体重 × 30〜35kcal
- 重い労作(力仕事が多い):標準体重 × 35〜40kcal
例えば、身長170cmのデスクワーク中心の患者の場合。
- 標準体重 = 1.7 × 1.7 × 22 = 約63.6kg
- 1日の適正エネルギー量 = 63.6 × (25〜30) = 約1,590〜1,908kcal
具体的な食事内容の改善
カロリー制限だけでなく、食事の質も重要です。以下のような食事パターンが推奨されます。
- 和食中心の食生活
- 米飯、魚、野菜、大豆製品を積極的に摂取
- 動物性脂肪の多い欧米型食事を避ける
- 食物繊維の摂取
- インスリンの働きを助け、血糖値の急上昇を防ぐ
- 野菜、海藻、きのこ、豆類などから十分に摂取
- 腹八分目を心がける
- 満腹まで食べないことが重要
- 1回の食事量を適切にコントロール
- 栄養素バランス
- カリウム、カルシウム、マグネシウムなどのミネラルを意識的に摂取
- 足りない場合はサプリメントの利用も検討
減量目標の設定
効果的な治療のためには、明確な減量目標の設定が重要です。専門家は以下を推奨しています。
- 現体重の3%以上の減量を目標とする
- 3〜6ヶ月かけてゆっくり減量する
研究によると、体重を1〜3%減らすだけでも、トリグリセライド、LDL-C、HDL-C、HbA1C、肝機能に有意な改善が見られます。さらに3〜5%の体重減少では、血圧、空腹時血糖、尿酸値にも改善効果があることが確認されています。
エネルギー収支の考え方
具体的な数値として、1kgの体重を減らすためには約7,000kcalのエネルギー赤字が必要です。これは例えば。
- 茶碗1杯分のご飯(約150〜200kcal)を毎日減らすと、1〜1.5ヶ月で約1kgの減量に繋がります
- 適切な食事制限と運動を組み合わせることで、より効率的に減量できます
食事療法を継続するためには、極端な制限ではなく、生活に無理なく取り入れられる持続可能な方法を選ぶことが大切です。
メタボリックシンドロームの運動療法の効果と方法
メタボリックシンドロームの治療において、運動療法は食事療法と並ぶ重要な柱です。内臓脂肪を効果的に減らし、代謝異常を改善するためには、適切な運動プログラムの実施が不可欠です。
推奨される運動の種類
内臓脂肪を効率的に減らすには、エネルギー消費量が高い有酸素運動が特に効果的です。具体的には以下のような運動が推奨されます。
- ウォーキング(最も取り組みやすい)
- ジョギング
- サイクリング
- 水泳
- 自宅でできるダンスエクササイズ
これらの運動は、心肺機能を向上させながら脂肪燃焼を促進します。脂肪の効率的な燃焼には、20分以上の持続的な運動が必要とされています。
運動の頻度と強度
効果的な運動療法のための具体的な指針は以下の通りです。
- 強度:「ややきつめ」の有酸素運動(会話はできるが汗をかく程度、最大心拍数の50〜70%)
- 時間:1回30〜60分
- 頻度:週2〜5回(理想的には週5回)
- 目標:週150分以上の運動(減量のために必要な目安)
研究によると、1日に約8,000〜10,000歩のウォーキングを約1ヶ月継続することで、約1kgの減量効果が期待できます。これは約200〜250kcalのエネルギー消費に相当します。
日常生活に運動を取り入れる工夫
限られた時間の中で運動習慣を確立するには、日常生活の中に運動を組み込む工夫が有効です。
- 通勤時間の活用
- 一駅手前で降りて歩く
- 自転車通勤を検討する
- 日常動作の見直し
- エレベーターやエスカレーターではなく階段を使用
- 座りっぱなしを避け、こまめに立ち上がる
- テレビのリモコンを使わない
- デスクワーク中も立ち姿勢を取り入れる
- NEAT(非運動性熱産生)の増加
- 「立っている」「うろうろする」などの日常的な動きも重要
- 座っている時間を減らす工夫が効果的
運動療法の効果測定
運動療法の効果を確認するためには、以下の指標を定期的に測定することが推奨されます。
- ウエスト周囲径
- 体重
- 体脂肪率
- 血圧
- 血液検査値(脂質プロファイル、血糖値など)
尼崎市の職員を対象とした研究では、メタボリックシンドロームに着目した保健指導により、2年間でウエスト周囲径が男性で2.5cm、女性で3.9cm減少し、メタボリックシンドロームの該当者数が有意に減少したことが報告されています。また、内臓脂肪が減少した群では、4年間の追跡期間中に心血管疾患の発症が抑制されることも確認されています。
運動療法は即効性を求めるのではなく、長期的な視点で継続することが重要です。特に運動習慣がない人は、最初は少ない量から始め、徐々に増やしていくことで継続性を高めることができます。
メタボリックシンドロームの薬物療法と適応
メタボリックシンドロームの治療は基本的に食事療法と運動療法が中心ですが、これらの非薬物療法で十分な効果が得られない場合や、すでに合併症が進行している場合には薬物療法が検討されます。
薬物療法の位置づけ
薬物療法は非薬物療法の補助的な位置づけであり、以下のような場合に考慮されます。
- 食事・運動療法を3〜6ヶ月実施しても改善が見られない場合
- 高度な肥満(BMI 35以上)がある場合
- メタボリックシンドロームに関連する疾患(高血圧、脂質異常症、糖尿病など)が既に進行している場合
重要なのは、薬物療法を開始しても食事・運動療法は継続すべきという点です。薬だけに頼るのではなく、生活習慣の改善と併用することで最大の効果が期待できます。
肥満治療薬
内臓脂肪型肥満に対して使用される主な薬剤には以下があります。
- サノレックス(一般名:マジンドール)
- 適応:BMI 35以上の高度肥満
- 作用機序:食欲抑制作用
- 注意点:依存性があるため長期使用には注意が必要
- ウゴービ(一般名:セマグルチド)
- 適応:BMI 27以上かつ肥満関連の健康障害が2つ以上ある場合
- 作用機序:GLP-1受容体作動薬、食欲抑制と胃内容排出遅延
- 注意点:注射薬、消化器症状が出ることがある
- アライ(一般名:オリルスタット)
- 分類:OTC医薬品
- 作用機序:脂肪の吸収を抑制
- 注意点:脂肪の多い食事で下痢などの副作用が出やすい
関連疾患に対する薬物療法
メタボリックシンドロームの構成要素である各疾患に対しては、それぞれ適切な薬物療法が選択されます。
| 関連疾患 | 代表的な薬剤 | 主な作用 |
|---|---|---|
| 高血圧 | ARB, ACE阻害薬 | 血管拡張、降圧 |
| 脂質異常症 | スタチン系薬剤 | コレステロール合成抑制 |
| 糖尿病・耐糖能障害 | メトホルミン | インスリン抵抗性改善 |
注意点と倫理的配慮
薬物療法を検討する際には、以下の点に注意が必要です。
- GLP-1受容体作動薬の適正使用
- 糖尿病治療薬であるGLP-1受容体作動薬が自由診療領域で減量目的に使用されることがありますが、日本糖尿病学会は適応外使用に警鐘を鳴らしています
- 安易な処方・使用は避けるべきです
- 費用対効果の検討
- 特に自由診療では高額な治療費がかかる場合があります
- 長期的な治療継続性を考慮する必要があります
- 副作用のモニタリング
- 定期的な診察と検査による副作用チェックが重要です
- 肝機能、腎機能、心血管系への影響などを注意深く観察します
薬物療法を開始する場合は、患者の全体的な健康状態、合併症、年齢、生活状況などを総合的に評価し、個別化した治療計画を立てることが重要です。また、治療目標を明確にし、定期的に効果を評価することで、必要に応じて治療内容を調整していく必要があります。
メタボリックシンドロームと睡眠の質の関係
メタボリックシンドロームの予防・治療において、食事療法や運動療法に注目が集まりがちですが、睡眠の質もまた重要な要素であることが近年の研究で明らかになっています。睡眠障害とメタボリックシンドロームは双方向的な関係にあり、互いに悪影響を及ぼし合うという特徴があります。
睡眠不足がメタボリックシンドロームに与える影響
慢性的な睡眠不足や睡眠の質の低下は、以下のようなメカニズムを通じてメタボリックシンドロームのリスクを高めることが分かっています。
- ホルモンバランスの乱れ
- 食欲調節ホルモンの分泌異常(グレリン増加、レプチン減少)
- 食欲増進と満腹感の低下をもたらす
- 過食につながりやすい
- インスリン抵抗性の増大
- 睡眠不足は血糖値の調節機能を低下させる
- 膵臓に負担がかかり、インスリン分泌が増加
- 長期的には2型糖尿病発症リスク上昇
- 自律神経系への影響
日本人を対象とした研究では、6時間以下の短時間睡眠者は、7〜8時間の適正睡眠者と比較して、メタボリックシンドロームの発症リスクが約1.5倍高いことが報告されています。
睡眠時無呼吸症候群とメタボリックシンドロームの関連
特に注目すべきは、睡眠時無呼吸症候群(SAS)とメタボリックシンドロームの密接な関係です。
- SAS患者の約60%がメタボリックシンドロームの診断基準を満たすというデータがある
- 内臓脂肪の蓄積はSASの危険因子となる
- SASによる間欠的低酸素状態は炎症反応を促進し、インスリン抵抗性を悪化させる
- SASの治療(CPAP療法など)がメタボリックシンドロームの各指標を改善させる可能性がある
メタボリックシンドローム患者への睡眠指導
メタボリックシンドロームの治療において、以下のような睡眠に関する指導も取り入れることが効果的です。
- 適正な睡眠時間の確保
- 成人の理想的な睡眠時間は7〜8時間
- 個人差があるため自分に最適な睡眠時間を見つける
- 規則正しい睡眠習慣
- 毎日同じ時間に就寝・起床する
- 休日の寝だめは避ける
- 睡眠環境の整備
- 寝室は静かで暗く、適温(室温18〜23℃程度)に保つ
- スマートフォンやパソコンなどのブルーライトを発する機器は就寝1時間前から避ける
- 睡眠障害のスクリーニング
- 大きないびき、日中の強い眠気、夜間の頻回な覚醒などがある場合はSASの可能性を考慮
- 必要に応じて睡眠検査(PSG)を実施
睡眠改善によるメタボリックシンドローム治療効果
睡眠の質を改善することで以下のような効果が期待できます。
- 食欲調節ホルモンの正常化
- インスリン感受性の改善
- 炎症マーカーの減少
- 血圧の安定化
- 自律神経バランスの改善
メタボリックシンドロームの包括的な治療においては、従来の食事療法・運動療法に加えて、睡眠の質の改善も重要な治療ターゲットとして考慮すべきです。患者指導の際には、睡眠習慣についても詳細に問診し、適切なアドバイスを提供することが、治療効果を高めるために有効と考えられます。
【公式】リゲイン スリムマネージ 90粒×1袋(30日分) BMI改善 果糖[第一三共ヘルスケア開発]
