ブドウ糖生理食塩水の効果と臨床応用
ブドウ糖液と生理食塩水の基本特性と分布
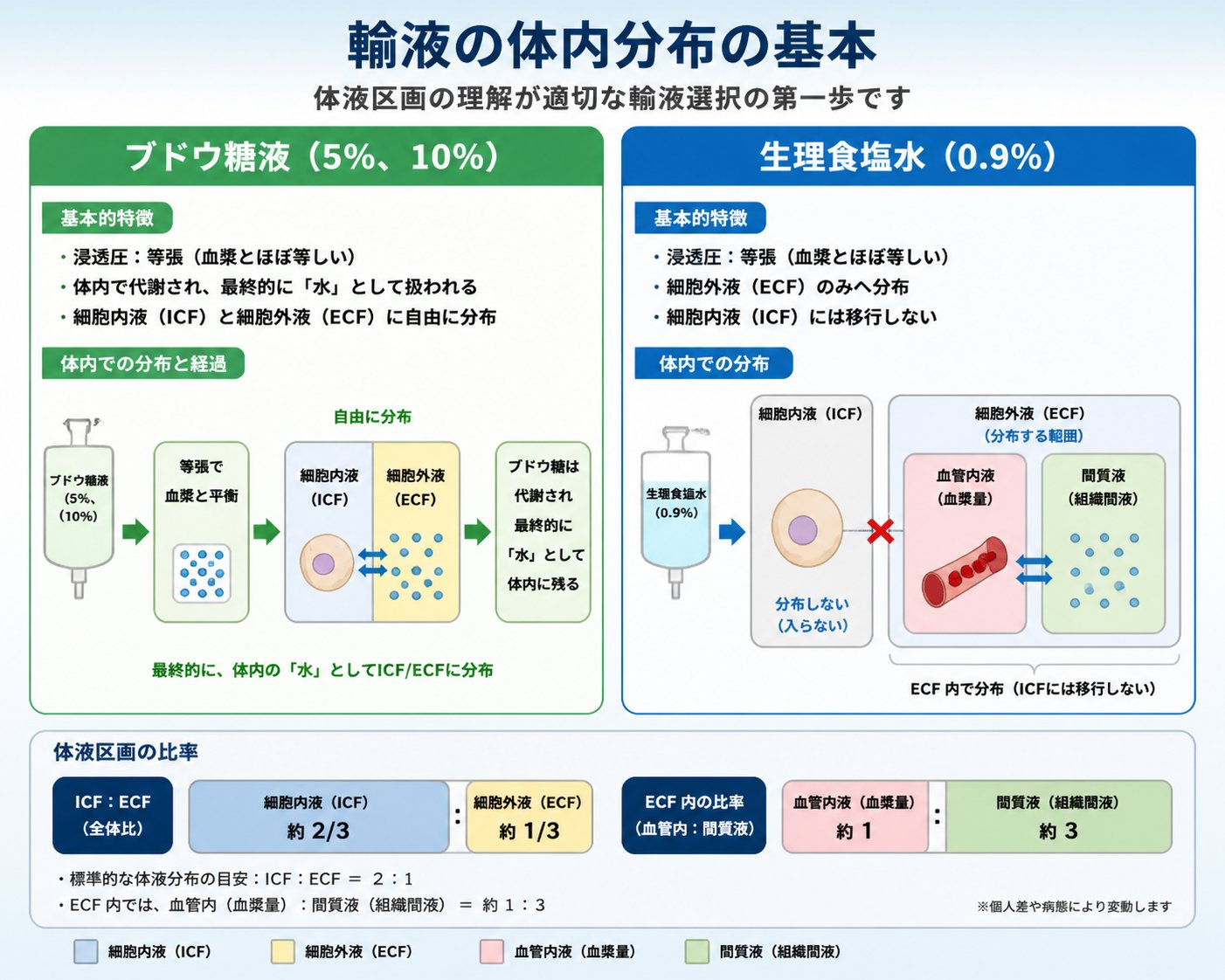
ブドウ糖液と生理食塩水は、医療現場で最も頻繁に使用される輸液製剤ですが、体内での分布様式は大きく異なります。5%ブドウ糖液は血管内に投与されると、ブドウ糖が速やかに細胞内に取り込まれ代謝されて水と二酸化炭素に分解されるため、結果的には水分補給と同様の効果を示します。
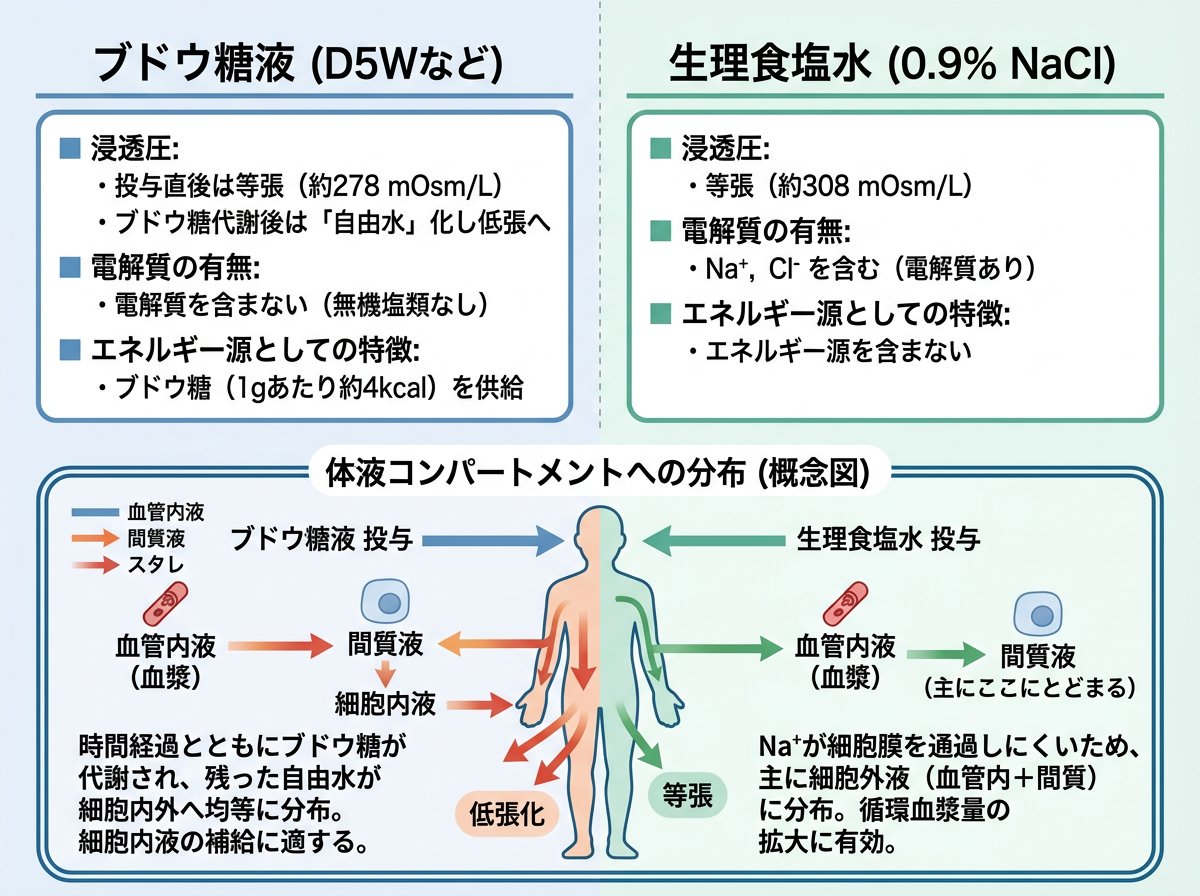
この代謝プロセスにより、投与された水分は体液の分布比率に従って、細胞内に2/3、細胞外に1/3の割合で分布されます。一方、生理食塩水は0.9%(154mEq/L)の塩化ナトリウムを含有し、血漿の浸透圧とほぼ等しい等張液として調整されています。
生理食塩水の電解質組成は細胞外液に類似しているため、投与後は主に細胞外液(血管内と細胞間質)に分布します。この特性により、血管内脱水の補正に特に有効です。
浸透圧の違いによる臨床効果
- 5%ブドウ糖液:浸透圧285mOsm/L(等張)
- 生理食塩水:浸透圧308mOsm/L(等張)
- 両者とも血漿浸透圧(285±5mOsm/L)に近似
ブドウ糖生理食塩水配合輸液の薬理作用機序
ブドウ糖と生理食塩水を組み合わせた配合輸液は、それぞれの特性を活かした治療効果を発揮します。1号液から4号液と呼ばれる配合輸液では、生理食塩水の割合が大きい1号液は細胞外への水分補給効果が高く、5%ブドウ糖液の割合が大きい4号液は細胞内への水分補給効果が優れています。
配合比による効果の変化:
- 1号液(開始液):Na70mEq/L、細胞外液の1/2の電解質濃度
- 2号液(脱水補給液):細胞外にも十分分布、カリウム・マグネシウム含有
- 3号液(維持液):日常的な水分電解質補給に適用
- 4号液:主に細胞内水分補給を目的とした組成
ブドウ糖の代謝過程において、インスリンによってカリウムが細胞内に移行するため、高カリウム血症の治療にも応用されます。また、10~50%の高張ブドウ糖液を静注すると、血液浸透圧が上昇して組織水分が血液中に移動し、利尿効果を示します。
ブドウ糖生理食塩水の臨床適応と投与法
ブドウ糖生理食塩水の組み合わせは、患者の病態や脱水の種類に応じて使い分けが重要です。細胞外脱水が主体の場合は生理食塩水の比率を高くし、細胞内脱水が疑われる際はブドウ糖液の比率を増加させます。
主な臨床適応:
- 脱水症特に水欠乏時の水分補給
- 電解質バランス異常の補正
- 術後管理における水分電解質維持
- 慢性疾患における日常的な補液療法
投与速度については、ブドウ糖の投与速度が速い場合に急激に中止すると低血糖を起こす可能性があるため注意が必要です。また、糖尿病患者では高血糖のリスクがあり、腎不全患者では水分過剰投与に陥りやすいため、慎重な投与量調整が求められます。
小児の代謝性アシドーシス治療においても、炭酸水素ナトリウムと併用する形でブドウ糖生理食塩水が使用され、酸塩基平衡の改善に寄与することが報告されています。
ブドウ糖液投与時の電解質管理と合併症対策
ブドウ糖液の投与における重要な注意点として、カリウム欠乏傾向のある患者では特別な配慮が必要です。ブドウ糖の投与によりインスリンが分泌され、カリウムが細胞内に移行することで一時的に血清カリウム値が低下し、症状が悪化する可能性があります。
電解質管理のポイント:
- 投与前の血清カリウム値測定必須
- 定期的な電解質モニタリング実施
- 必要に応じたカリウム補給の併用
- インスリン分泌に伴う血糖変動の監視
また、ブドウ糖の代謝によって生じる水分は細胞内外に分布するため、心不全や腎不全患者では体液過剰のリスクが高まります。これらの患者群では投与量と投与速度の調整が特に重要となります。
低張性脱水症の患者には本剤の投与は禁忌とされており、ナトリウム欠乏により血清浸透圧が低張になっている状態で水分量を増加させると症状悪化を招く危険性があります。
ブドウ糖生理食塩水の最新研究知見と将来展望
近年の研究では、ブドウ糖と電解質の組み合わせによる腸管での吸収促進効果が注目されています。ヒト空腸における研究で、グルコースとフルクトースが水分とナトリウムの吸収を促進し、フルクトースはグルコースの66-100%の効果を示すことが明らかになっています。
最新の臨床知見:
- 糖質による能動的・受動的ナトリウム吸収の促進
- 腸管での水分電解質バランス調整機能
- 代謝性疾患における糖質・電解質相互作用の解明
水素含有生理食塩水を用いた新しい治療法として、腹腔洗浄による腸管癒着防止効果や抗酸化作用を活用した治療応用も研究されており、従来の輸液療法の概念を超えた治療可能性が示唆されています。
また、個別化医療の観点から、患者の代謝状態や腎機能、心機能に応じたオーダーメイド輸液の開発も進められており、より安全で効果的な治療法の確立が期待されています。特に高齢者や小児における投与量調整、長期投与時の合併症予防については、今後のエビデンス蓄積が重要な課題となっています。
NICHIGA(ニチガ) 全糖ぶどう糖(グルコース)600g デキストロース 国内製造 全糖噴霧結晶方式 [01]
