関節リウマチの症状と治療方法
関節リウマチの初期症状と進行パターン
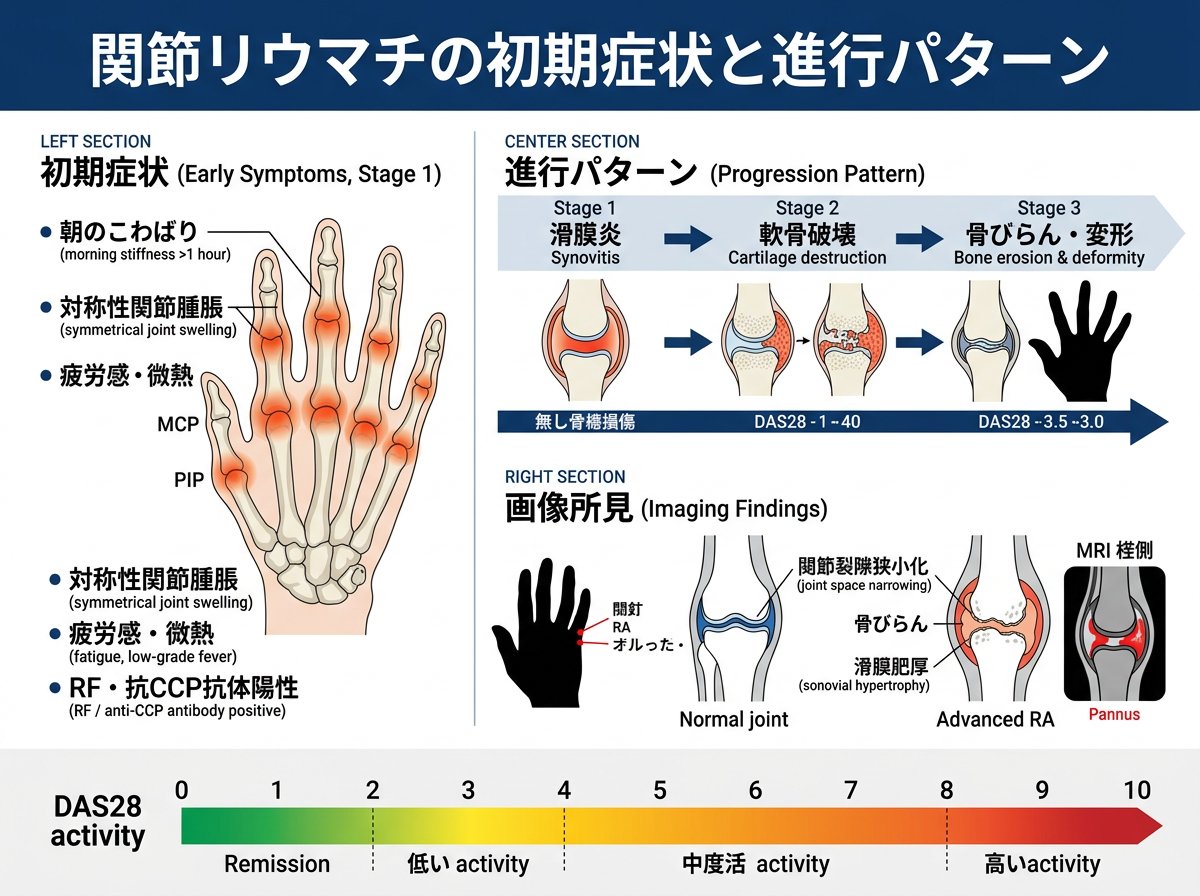
関節リウマチは自己免疫疾患の一つであり、初期段階から適切に対処することが重要です。症状は個人差がありますが、典型的な初期症状として以下のようなものが挙げられます。
朝のこわばり:朝起きてしばらくの間、関節が思うように動かない状態が続きます。このこわばりが1時間以上続く場合は関節リウマチの可能性が高くなります。特に早朝の家事や仕事に支障をきたすほど顕著な場合は注意が必要です。
関節の腫れと痛み:手指や手首、膝などの関節に左右対称に症状が現れることが特徴です。初期段階では軽度の腫れや痛みから始まり、徐々に悪化していきます。特に指の関節や手首に症状が出やすいことが知られています。
全身症状:関節だけでなく全身に症状が現れることもあります。体がだるい、微熱が続く、倦怠感がある、食欲低下による体重減少、貧血などが見られることがあります。これらの症状は免疫反応による炎症が原因で引き起こされます。
リンパ節の腫れ:一部の患者では、体内の炎症反応によりリンパ節が腫れる場合もあります。
関節リウマチの進行パターンとしては、以下のような段階が見られます。
- 炎症の開始段階:関節内部に炎症が起こり始め、軽い痛みや腫れが現れます。
- 関節の腫れと痛みの悪化:症状が悪化し、関節の動きが制限されはじめます。
- 関節の変形段階:長期間にわたって炎症が続くと、軟骨や骨が侵され、関節の変形が起こります。特に手の指の変形や関節の脱臼などが見られる場合があります。
この疾患の特徴的なパターンとして、症状が左右対称に現れることが挙げられます。つまり、右手の関節に症状が出ると、左手の同じ部位にも症状が現れることが多いのです。
また、関節リウマチは単なる関節の病気ではなく全身性の疾患であるため、適切な早期治療を受けないと、長期的には以下のような深刻な合併症を引き起こす可能性があります。
- 関節の破壊と機能障害
- 日常生活動作の制限
- 首の上部の関節の不安定性による脊髄圧迫
- 骨粗しょう症
- 心血管疾患のリスク上昇
これらの症状や進行パターンを理解することは、早期発見と治療介入に役立ちます。症状が出始めたらすぐに専門医を受診し、適切な診断と治療を受けることが望ましいでしょう。
関節リウマチの診断基準と検査方法
関節リウマチの正確な診断は、適切な治療計画の立案において非常に重要です。診断には複数の側面からのアプローチが必要とされます。
診断基準:関節リウマチの診断には一般的にアメリカリウマチ学会の診断基準(1987年策定)が使用されます。この診断基準は以下の7項目から構成されています。
これらのうち4項目以上を満たし、症状が6週間以上継続している場合に関節リウマチと診断されます。ただし、近年ではより早期の診断と治療開始が重視されており、診断基準も更新されています。
血液検査:関節リウマチの診断において重要な検査には以下のようなものがあります。
- リウマトイド因子(RF):体内のIgGというタンパク質に対する抗体で、関節リウマチ患者の約80%で陽性となります。ただし、この検査単独では確定診断はできません。
- 抗CCP抗体:関節リウマチの診断において有用性が高く、陽性の場合はリウマチである可能性が高まります。
- CRP(C反応性タンパク):体内の炎症の程度を示す指標で、炎症が強いほど数値が上昇します。
- 血沈(ESR):赤血球が沈む速度を測定し、炎症の強さを評価します。炎症が強いほど数値が高くなります。
- MMP-3(マトリックスメタロプロテアーゼ-3):軟骨を構成する成分を分解するタンパク質で、関節内の炎症が強いと増加します。
画像検査。
- X線(レントゲン)検査:関節の状態や骨の侵食、変形などを確認します。ただし、初期段階では明らかな変化が見られないことも多いです。
- MRI検査:より詳細な関節の状態、特に軟部組織や初期の骨びらんを検出するのに役立ちます。
- 超音波検査:関節の滑膜炎や関節液貯留の評価に有用です。
診断においては、これらの検査結果だけでなく、患者の症状や経過、身体診察所見を総合的に評価することが必要です。特に初期段階では典型的な所見が揃わないこともあり、経過観察が必要となることもあります。
また、「リウマチの血液検査が陽性」というだけでは関節リウマチと診断することはできず、これは診断基準の一つを満たすのみであることを理解しておくことが重要です。
早期診断の重要性については多くの研究で示されており、症状が現れてから早い段階で適切な治療を開始することで、関節破壊の進行を防ぎ、長期的な予後を改善することができます。そのため、関節の痛みや腫れが持続する場合は、できるだけ早くリウマチ専門医を受診することが望ましいでしょう。
関節リウマチの薬物療法の種類と効果
関節リウマチの治療において、薬物療法は中心的な役割を担っています。現在では様々な種類の薬剤が開発され、患者の症状や病状に合わせた個別化治療が可能になっています。
抗リウマチ薬の種類。
- 従来型合成抗リウマチ薬(csDMARDs)
- メトトレキサート:関節リウマチ治療の第一選択薬として広く使用されています。免疫系の過剰な反応を抑制し、関節炎を軽減します。
- サラゾスルファピリジン:腸管の炎症を抑える効果もあり、消化器症状を伴うリウマチ患者にも使用されます。
- レフルノミド:T細胞の活性化を抑制し、関節炎を軽減します。
- タクロリムス:T細胞の活性化を阻害する免疫抑制薬です。
- 生物学的製剤(bDMARDs)
- 分子標的型合成抗リウマチ薬(tsDMARDs)
- JAK阻害薬(トファシチニブ、バリシチニブなど):細胞内のシグナル伝達を担うJanus kinase(JAK)を阻害することで炎症を抑制します。最新の研究では、JAK阻害薬の主要な作用標的の一つが線維芽細胞のオンコスタチンM(OSM)下流シグナルであることが明らかになっています。
- 補助的な薬剤
- 非ステロイド性抗炎症薬(NSAIDs):関節の痛みや腫れを緩和しますが、病気の進行は抑えません。
- ステロイド剤:強力な抗炎症作用があり、急性増悪時や他の薬剤の効果が現れるまでの橋渡し的に使用されます。
- ヒアルロン酸製剤:関節内注射として使用され、関節の潤滑性を改善します。
薬物治療の目標と効果。
現代の関節リウマチ治療の目標は「寛解」または「低疾患活動性」の達成です。寛解とは、臨床的に意味のある疾患活動性がない状態を指します。薬物治療の主な効果としては以下が期待されます。
- 関節の炎症、腫れ、痛みの軽減
- 朝のこわばりの緩和
- 関節破壊の進行抑制
- 日常生活機能の維持・改善
- 生活の質(QOL)の向上
治療戦略。
現在の標準的な治療アプローチとしては、「トレート・トゥ・ターゲット(T2T)」という戦略が推奨されています。これは明確な治療目標(ターゲット)を設定し、定期的に疾患活動性を評価しながら、目標達成に向けて治療を調整していく方法です。
治療は通常、メトトレキサートなどの従来型抗リウマチ薬から開始し、効果不十分な場合は生物学的製剤やJAK阻害薬などへ切り替えたり追加したりします。個々の患者の年齢、合併症、薬剤アレルギーなどを考慮して最適な治療法が選択されます。
最新の知見。
最近の研究では、JAK阻害剤の作用機序の一端が解明されています。特に、線維芽細胞のオンコスタチンM(OSM)シグナルを阻害することが関節炎の抑制に重要であることが示されています。この知見は、より効果的で副作用の少
そうだったのか! この1冊でスッキリわかる! リウマチ・膠原病の薬物療法の考え方・選び方・使い方
