関節痛 症状と治療薬
関節痛の主要症状と発生メカニズム
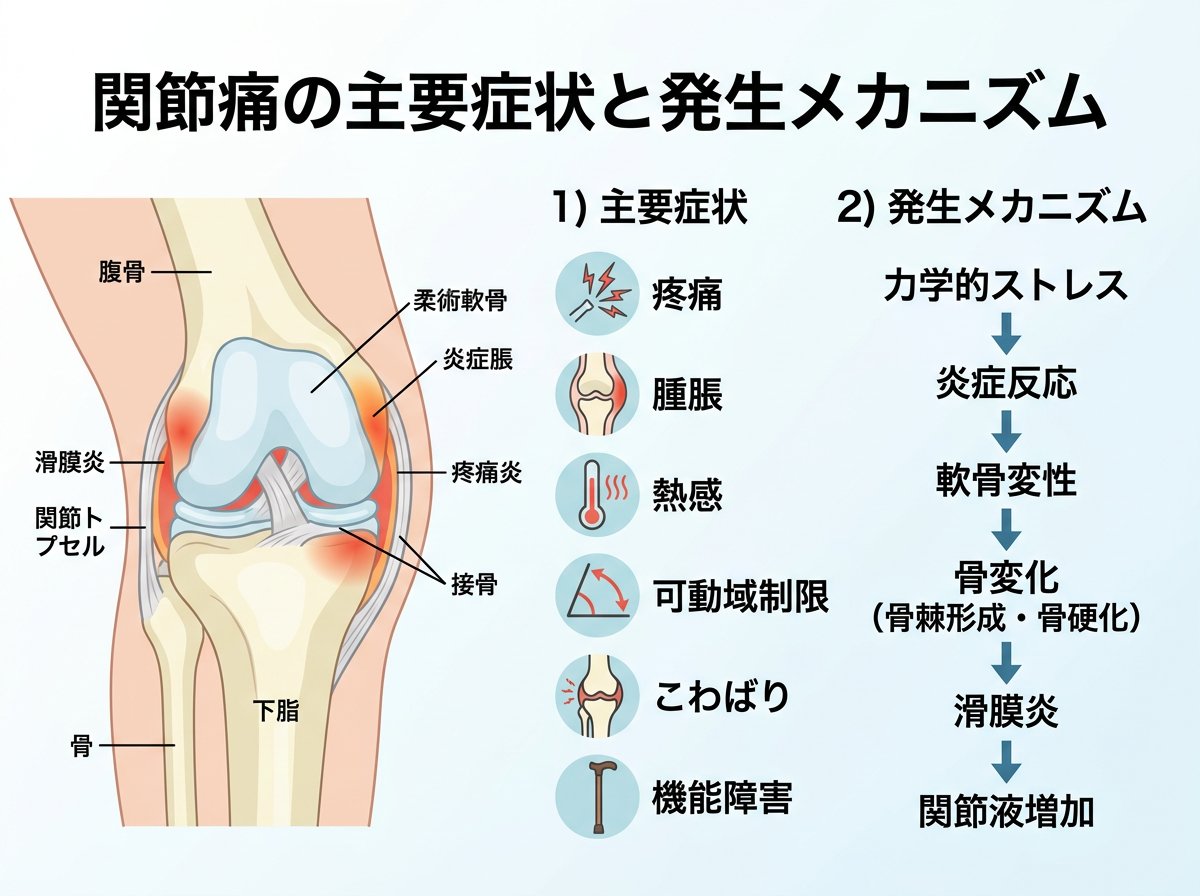
関節痛は多くの患者が訴える症状であり、その背後にある複雑なメカニズムを理解することは適切な治療法選択において非常に重要です。関節痛の発生メカニズムは、単なる機械的刺激だけでなく、複雑な生化学的過程が関与しています。
関節炎における痛みの発症には、滑膜線維芽細胞や軟骨細胞からのインターロイキン(IL-1β)やTNF-αの放出が重要な役割を果たしています。これらのサイトカインは滑膜線維芽細胞、滑膜マクロファージや軟骨細胞を活性化し、プロスタグランジン(PGE2)を含む様々な炎症性サイトカインの産生を促進して関節内へと放出されます。その結果、侵害受容器の活性化や侵害受容性神経のチャネルの易興奮性を引き起こし(末梢性感作)、痛みの増強を招きます。
特筆すべきは、関節炎では炎症が関節内にとどまらず、関節周囲組織にも広範囲に波及することです。慢性的な炎症により末梢神経や中枢神経における可塑的変化が生じ、神経障害性疼痛の側面も持つようになります。また、近年の研究では関節炎患者において、関節内の炎症や骨破壊だけでなく、骨髄内病変の出現により痛みが増強することが明らかになっています。
臨床症状としては以下のような特徴が見られます。
関節痛のメカニズムを理解することは、単に対症療法ではなく、原因に対する治療を可能にし、より効果的な痛みのコントロールと関節機能の改善につながります。
関節痛治療の第一選択薬と使用方法
関節痛、特に関節リウマチに対する薬物治療において、現在の標準的アプローチを理解することは臨床医にとって不可欠です。関節リウマチ治療の第一選択薬として、メトトレキサート(MTX)が世界で最も広く使用されています。
MTXは週1〜2回の内服で、毎日服用する必要はありません。典型的な服用スケジュールは以下のようになります。
| 曜日 | 月 | 火 | 水 | 木 | 金 | 土 | 日 |
|---|---|---|---|---|---|---|---|
| メトトレキサート | ● | ● | |||||
| フォリアミン(葉酸) | ● |
MTXの効果発現には2〜3ヶ月かかるとされており、その間の痛みコントロールが課題となります。患者が我慢できないほどの痛みを訴える場合や日常生活に支障がある場合は、ステロイド注射などによる応急処置が考慮されます。これにより早ければ当日中に痛みが軽減することがありますが、ステロイドはあくまで一時的な対処法であり、投与回数が頻回になる場合は基本治療自体の強化が必要です。
また、MTXには以下のような副作用に注意する必要があります。
- 嘔気(気持ち悪い・ムカムカする)
- 脱毛(毛が抜ける)
- 口内炎(口の中が荒れる)
- 倦怠感(身体がだるい)
- 空咳(からせき)
これらの副作用対策として、葉酸(フォリアミン)の併用が標準的です。副作用が強く出る場合は、吐き気止めの薬の使用や服用方法の変更、あるいは他の治療薬への切り替えを検討します。
消炎鎮痛薬(NSAIDs)も関節痛治療に重要な役割を果たします。NSAIDsは速効性があり、関節の腫れや痛みを和らげる効果がありますが、関節リウマチの炎症を根底から取り除くものではありません。長期使用による胃腸障害のリスクを考慮し、胃粘膜保護薬の併用や定期的な胃腸症状のモニタリングが推奨されます。
複数の関節に痛みがある場合、原因疾患に応じた治療が基本となります。自己免疫疾患の場合は免疫機能を抑える薬剤が、感染性関節炎の場合は適切な抗菌薬が必要です。また、急性期以降は理学療法の介入も重要であり、関節の拘縮予防と筋力維持・回復のために継続的なリハビリテーションプログラムが有効です。
関節リウマチ治療における生物学的製剤の役割
関節痛、特に関節リウマチの治療において、従来の薬物療法で効果不十分な場合、生物学的製剤が重要な治療オプションとなります。これらは炎症を引き起こすサイトカインの働きを阻害し、関節破壊の進行を抑制する効果があります。
生物学的製剤の開発は、関節リウマチの滑膜から炎症を引き起こすサイトカインが放出されているという発見に基づいています。これらのサイトカインを抑制することで、関節炎の改善を図るという抗サイトカイン療法の考え方が臨床応用されました。
主な生物学的製剤には以下のものがあります。
インフリキシマブ(IFX) - 抗TNF抗体で、メトトレキサート(MTX)との併用で劇的な効果を示します。関節リウマチによる関節破壊を阻止する効果があることが示されており、重度の関節リウマチ患者に特に有効です。
エタネルセプト - TNFαを中和する可溶性TNFαレセプターで、週1回50mgの皮下注射で投与します。外来で簡便に使用でき、インフリキシマブよりも高い効果を示すケースもあります。MTXとの併用により、関節破壊が修復されたという報告もあり、破壊された関節の回復可能性を示しています。
生物学的製剤の投与方法は、点滴または皮下注射で、その間隔は製剤によって1週間に2回から2ヶ月に1回までさまざまです。患者のライフスタイルや通院の便宜に合わせて選択できることも利点の一つです。
しかし、生物学的製剤は免疫機能を抑制するため、感染症のリスクが高まることに注意が必要です。特に結核などの潜在感染の再活性化リスクがあるため、治療開始前の適切なスクリーニングと、治療中の定期的な感染症モニタリングが不可欠です。
最近の研究では、生物学的製剤の早期導入による「治療ウィンドウ」の概念が注目されています。発症早期に積極的な治療を行うことで、関節破壊を最小限に抑え、長期予後を改善できる可能性が示唆されています。
関節炎による痛みのメカニズムと薬物治療の最新の進歩に関する詳細な学術情報はこちら
関節痛治療の新しい研究と将来展望
関節痛の治療分野では、従来の治療法の限界を超える新たなアプローチが活発に研究されています。これらの研究は、より効果的で副作用の少ない治療法の開発を目指しています。
最近注目されている研究の一つに、核内受容体REV-ERBを標的とした治療があります。広島大学の研究グループは、REV-ERB刺激薬が変形性膝関節症モデルマウスの痛みを緩和することを証明しました。この研究では、REV-ERB刺激薬が軟骨細胞の炎症反応を抑制し、痛み誘発物質や軟骨破壊物質を減少させることが示されています。
この発見の重要性は、既存の薬剤が効きにくい変形性膝関節症の痛みに対して、新たな治療法となる可能性を示した点にあります。変形性膝関節症は60歳以上の女性の約半数、80歳以上では約80%以上が罹患する非常に一般的な疾患であり、患者のQOLに大きな影響を与えています。
その他の新しい研究アプローチには以下のものがあります。
- 標的型ナノ医薬品 - 関節の炎症部位に特異的に薬剤を送達するシステムの開発
- 再生医療技術 - 軟骨再生を促進する細胞治療やサイトカイン療法
- マイクロRNA療法 - 炎症や痛みに関連する遺伝子発現を調節する新しいアプローチ
- ウェアラブルデバイス - 関節の動きや炎症マーカーをリアルタイムでモニタリングし、個別化治療に活用
これらの研究の進展により、将来的には関節痛の原因に応じた個別化治療が可能になると期待されています。また、早期診断技術の進歩により、関節破壊が進行する前に介入できるようになれば、予後の大幅な改善も期待できます。
特に注目すべきは、薬物療法と非薬物療法を組み合わせた総合的アプローチの重要性です。物理療法、運動療法、栄養療法などを適切に組み合わせることで、薬物療法の効果を最大化し、副作用を最小化する戦略が今後さらに発展していくでしょう。
関節痛と患者QOL向上のための総合的アプローチ
関節痛治療の最終目標は、単に痛みを緩和するだけでなく、患者の生活の質(QOL)を向上させることです。そのためには、薬物療法と非薬物療法を組み合わせた総合的なアプローチが必要です。
患者の日常生活における自己管理を支援するためには、以下のポイントを考慮した指導が重要です。
1. 関節保護と日常生活動作の工夫
- 関節に負担をかけない動作方法の指導
- 適切な補助具や自助具の活用法
- 住環境の調整アドバイス
- 関節に優しい生活習慣の提案
2. 運動療法と理学療法のプログラム化
急性期の炎症が落ち着いた後は、関節可動域の回復・維持と周囲の筋肉強化のための理学療法が重要です。特に慢性関節炎では、関節のこわばり(拘縮)と筋萎縮を予防するために継続的な理学療法が不可欠です。関節痛の部位や重症度に応じて以下のような運動を指導します。
3. 薬物治療のアドヒアランス向上
特にメトトレキサート(MTX)などの抗リウマチ薬は即効性がなく、効果が現れるまでに時間がかかるため、患者が治療を中断するリスクがあります。以下のような指導が有効です。
- 薬の作用機序と効果発現時期についての丁寧な説明
- 服薬カレンダーや服薬管理アプリの活用
- 副作用の早期発見と対処法の説明
- 定期的な治療効果のモニタリングと共有
4. 温熱療法・寒冷療法の適切な使い分け
関節痛の状態に応じて、温熱療法と寒冷療法を使い分けることが効果的です。
- 温熱療法:関節周囲の筋肉のけいれんが原因の場合に有効
- 寒冷療法:関節の炎症が主因の場合に効果的
いずれの方法も、1回に15分以上継続し、深部まで温度が伝わるようにすることがポイントです。また、極端な熱や低温から皮膚を保護する必要があります(例:氷はビニール袋に入れてタオルで包む)。
5. 心理社会的サポート
慢性関節痛は患者の心理面にも大きな影響を与えます。うつや不安は痛みの認知を悪化させ、治療効果を減弱させる可能性があるため、以下のような心理社会的サポートも重要です。
これらの総合的アプローチを個々の患者の状態に合わせてカスタマイズすることで、関節痛の症状緩和だけでなく、患者の機能回復と社会参加の促進、そして全体的なQOL向上を目指すことができます。医療従事者は薬物療法の知識に加え、これらの非薬物的アプローチについても理解を深め、実践することが求められています。
【第3類医薬品】コンドロイチンZS錠 270錠
