妊婦授乳婦薬の種類と安全性
妊婦授乳婦への薬物療法における基本原則
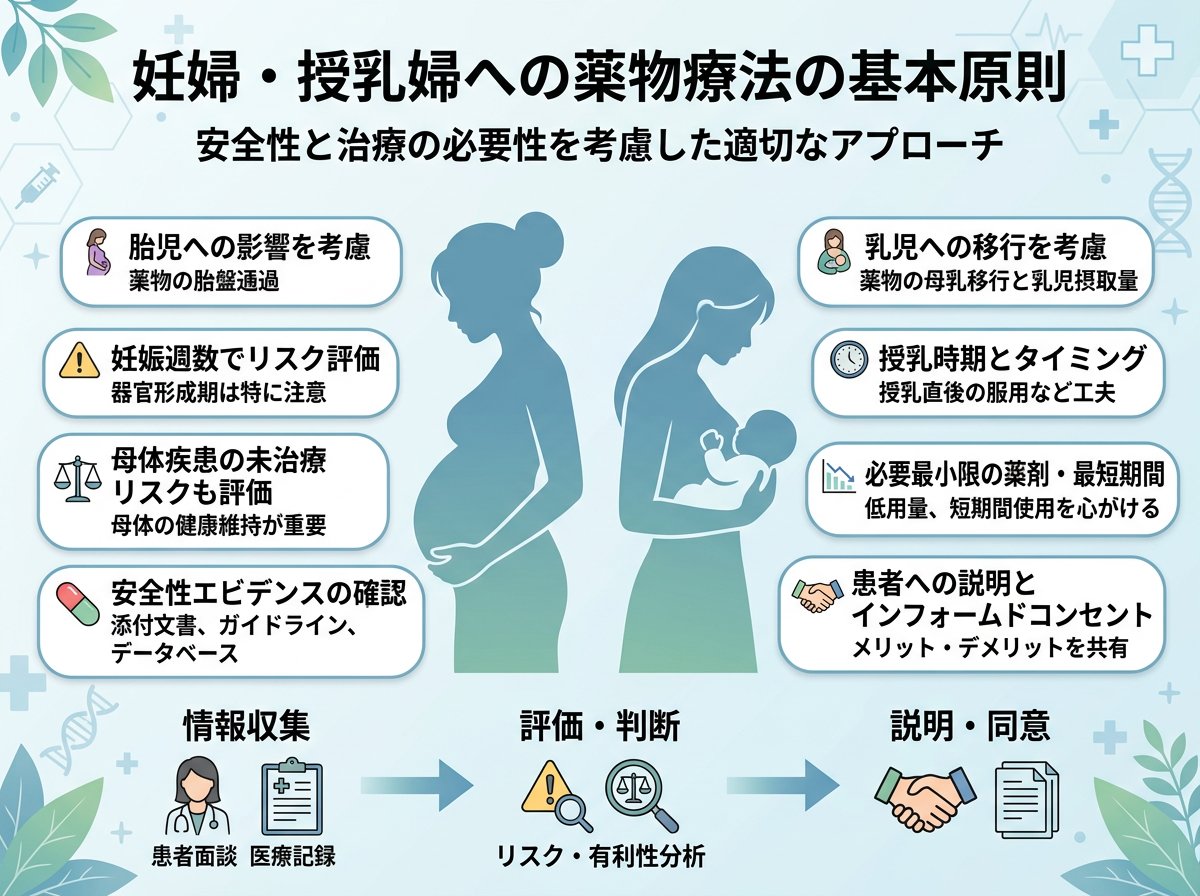
妊娠・授乳期における薬物療法では、母体の治療効果と胎児・乳児への安全性を天秤にかける慎重な判断が求められます。薬剤の選択には複数の評価基準が存在し、医療従事者は適切な情報に基づいて処方する必要があります。
妊婦への薬物投与において最も重要な考慮点は、妊娠週数による感受性の違いです。妊娠初期(0-13週)は器官形成期であり催奇形性のリスクが最も高く、妊娠中期以降は胎児の発育や機能に影響を与える可能性があります。一方、授乳期では薬剤の乳汁移行性と乳児への蓄積性が主要な懸念となります。
処方前には以下の要素を総合的に評価します。
- 母体の疾患の重篤度と治療の緊急性
- 代替治療法の有無と有効性
- 薬剤の胎児・乳児への移行性
- 既存の安全性データの質と量
- 患者の理解と同意の確認
近年、妊婦への診療に消極的な医療機関が存在することが社会問題となっています。2018年に導入された妊婦加算は、説明や薬剤選択に要する時間的コストを補償する目的でしたが、患者負担の増加により2019年に凍結、2020年に廃止されました。
授乳中に比較的安全とされる薬の種類
授乳期における薬剤安全性は、「Medications and Mother's Milk」による分類システムが広く使用されています。この分類では、乳児への影響度合いをL1からL5の5段階で評価します。
L1(使用実績からほぼ安全)に分類される薬剤:
- アセトアミノフェン:解熱鎮痛薬として最も安全性が高い
- イブプロフェン:酸性抗炎症薬の中で特に安全性が確立されている
- ファモチジン:H2受容体拮抗薬として最も安全
- オメプラゾール:プロトンポンプ阻害薬の第一選択
L2(研究数が少ないが有害報告なく比較的安全)の薬剤:
血漿タンパク結合率が高い薬剤は、一般的に乳汁移行率が低く安全性が高いとされています。また、分子量が大きい薬剤や親水性薬剤も乳汁移行しにくい特徴があります。
消化器系薬剤の中では、酸化マグネシウムのような塩類下剤は吸収率が低いため乳汁移行が少なく、整腸剤についても一般的に安全性が高いとされています。
妊婦授乳婦が避けるべき薬の種類と理由
授乳婦が服用を避けるべき薬剤は実際にはそれほど多くありませんが、影響が深刻な薬剤については絶対的な禁忌となります。
L5(危険度が高いためリスクが高い)に分類される主要薬剤:
- 抗がん剤:細胞毒性により乳児に重篤な影響
- 抗てんかん薬:乳汁移行濃度が高く神経発達への影響
- ホルモン剤:内分泌系への干渉により成長発達に影響
- 放射性医薬品(ヨウ素131など):放射線被曝のリスク
- 一部の抗不整脈薬:心臓への直接的影響
エルゴタミン製剤は特に注意が必要で、乳汁分泌抑制作用と乳児への有害作用の両方が報告されており、授乳婦には使用禁忌とされています。
妊娠期においても同様に避けるべき薬剤があります。Briggs基準による禁忌分類では。
- 禁忌1:妊娠14週頃まで禁忌
- 禁忌2:妊娠14週以降禁忌
- 禁忌3:妊娠全期間で禁忌
これらの薬剤を服用中の患者が妊娠・授乳を希望する場合、自己判断での中止は危険であり、代替治療法への切り替えや人工栄養への変更などの適切な対応策を検討する必要があります。
薬剤安全性評価基準の理解と臨床応用
妊娠期の薬剤安全性評価には複数の基準が存在し、それぞれ異なる視点から評価しています。
FDA(アメリカ食品医薬品局)分類(2014年まで使用):
- カテゴリA:使用実績からほぼ安全
- カテゴリB:動物実験でほぼ安全、またはヒトデータが限定的
- カテゴリC:動物実験で有害作用報告、ヒトデータ不足
- カテゴリD:明らかなリスクがあるが状況次第で使用可
- カテゴリX:危険度が高く絶対禁忌
しかし、FDA分類では「妊娠のどの時期に、どの程度の量を、どの程度の期間使用した場合にリスクがどの程度高くなるのか」という具体的情報が不明確でした。
Briggs基準(2022年以降の「今日の治療薬」採用):
より詳細な分類により実用性が向上しています。
- 適合1-4:過去の投与歴に基づく安全性レベル
- リスク1-5:妊娠時期別のリスク評価
- 禁忌1-3:禁忌となる妊娠時期の明確化
- ND1-4:動物実験における危険性評価
この基準により、臨床現場でより具体的で実用的な判断が可能になりました。
オーストラリア医薬品評価委員会分類:
動物実験結果による詳細な分類(B1-B3)を含み、催奇形性と胎児への有害作用を区別して評価している点が特徴です。
健康食品・サプリメントのリスク評価と指導
妊娠・授乳期における健康食品やサプリメントの使用には、医薬品とは異なる特有のリスクが存在します。特に注意が必要なのが「指定成分等含有食品」です。
プエラリア・ミリフィカによる健康被害:
女性ホルモン様作用を持つこの植物由来成分は、多数の健康被害報告があります。女性ホルモンによって悪化する疾患として。
これらは直接的に健康寿命に影響を及ぼす重篤な疾患であり、既往歴がある場合には特に注意が必要です。
問題となる情報提供の現状:
厚生労働省の注意喚起後も、女性誌では健康被害情報を示さずにプエラリア・ミリフィカの記事が掲載され続けており、適切な情報伝達がなされていません。
利用者の特徴と対策:
プエラリア・ミリフィカ利用者の調査により以下の特徴が明らかになっています。
- インターネットを情報源・購入手段として活用
- 購入契機に出産と更年期障害が関係
- 女性のシルエットを用いたパッケージを好む傾向
医療従事者としては、これらの特徴を踏まえた効果的な情報提供が重要です。特に更年期障害については代替となる安全な選択肢(医薬品や他の健康食品)が複数存在するため、適切な代替案を提示することが求められます。
医療機関での対応指針:
- 妊娠・授乳期における健康食品使用歴の詳細な聴取
- リスクの高い成分についての教育と説明
- 安全な代替手段の提案
- 継続的なフォローアップ体制の構築
城西大学:授乳婦が薬を飲んでも大丈夫?避けるべき薬と注意点
授乳期の薬物使用における具体的な注意点と安全な薬剤についての詳細な解説
大分県産婦人科医会:母乳とくすりハンドブック
授乳婦が服用する機会の多い医薬品の薬効別安全性評価
妊婦・授乳婦の薬 改訂2版
