エストラジオールの副作用と効果
エストラジオールの主な効果と更年期障害への治療
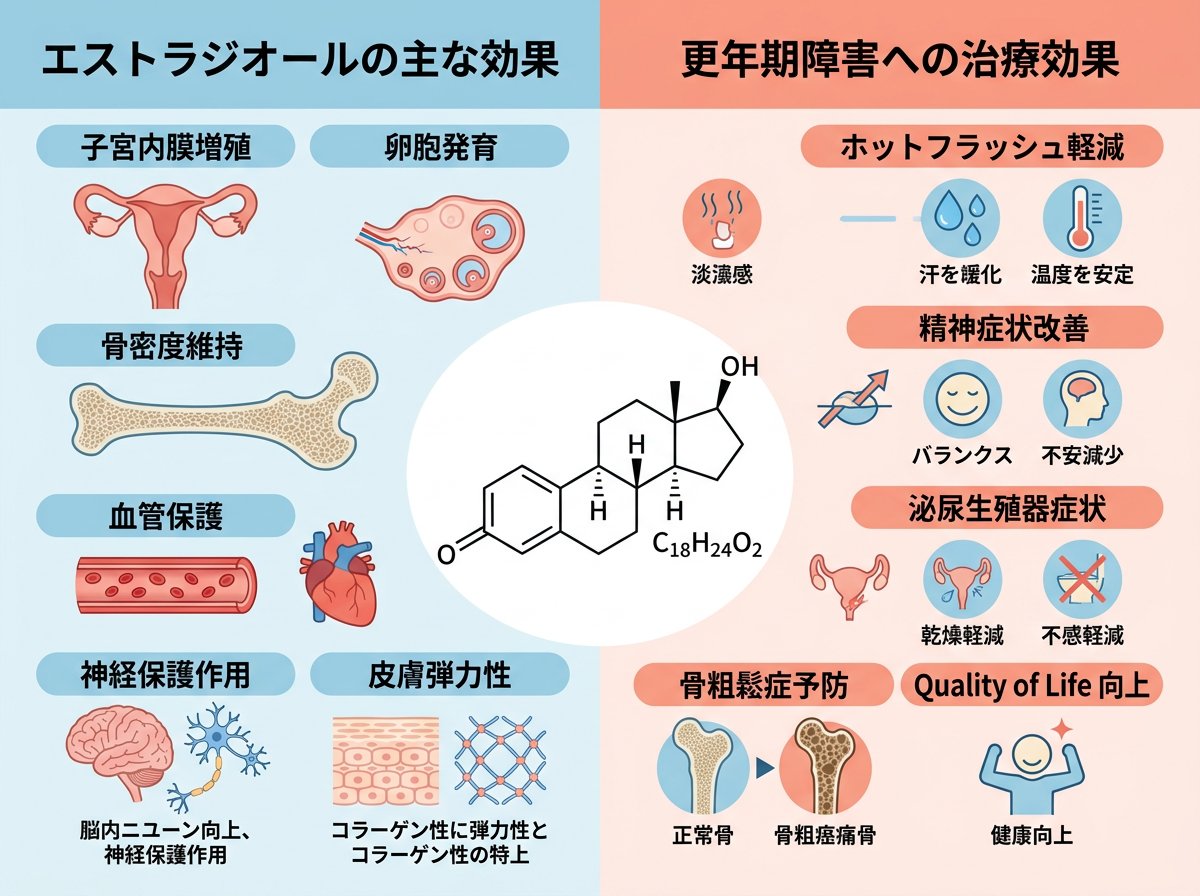
エストラジオールは女性ホルモンの一種であり、更年期障害および卵巣欠落症状に対して顕著な効果を示します。国内臨床試験では、エストラジオール0.5mgおよび1.0mgを1日1回、8週間投与した結果、プラセボと比較して血管運動神経症状(ホットフラッシュ・発汗)や腟乾燥感が有意に改善されました。特にホットフラッシュの1日平均回数は、0.5mg投与群で79.6%、1.0mg投与群で82.5%の減少率を示し、プラセボ群の57.9%と比較して明らかな効果が認められています。
更年期障害は多くの女性が経験する状態であり、エストロゲン減少に伴う様々な身体的・精神的症状を特徴とします。ホットフラッシュや発汗といった血管運動神経症状は患者のQOL(生活の質)を著しく低下させることがあります。エストラジオールによるホルモン補充療法(HRT)は、これらの症状を効果的に緩和し、日常生活の質を向上させる重要な治療選択肢となっています。
また、エストラジオールは閉経後骨粗鬆症の治療にも有効性が認められています。国内臨床試験において、自然閉経または両側卵巣摘出に伴う骨粗鬆症患者に対してエストラジオール1.0mg含有製剤を投与した結果、腰椎骨密度がプラセボ群と比較して有意に増加しました。この効果は、エストロゲンの骨代謝調節作用によるものであり、骨粗鬆症による骨折リスクの低減に寄与します。
さらに、エストラジオールは生殖補助医療の分野でも用いられており、子宮内膜の肥厚を促進することで着床環境を整える効果があります。通常、エストラジオールとして1日0.5~4.5mgを経口投与し、子宮内膜の十分な肥厚が得られた時点で黄体ホルモン剤の併用を開始し、妊娠8週まで投与を継続します。
エストラジオールの一般的な副作用と対処法
エストラジオールの使用に伴い、様々な一般的な副作用が報告されています。国内臨床試験では、エストラジオール0.5mgあるいは1.0mgを投与した143例中44例(30.8%)に副作用が認められました。最も頻度の高い副作用は以下の通りです。
- 性器分泌物:24例(16.8%)
- 乳房腫脹・不快感:9例(6.3%)
- 腹痛:7例(4.9%)
- 性器出血:6例(4.2%)
- 腹部膨満:6例(4.2%)
- その他:乳頭痛、乳房痛など
これらの副作用は、エストロゲンの生理学的作用に関連しており、多くの場合は投与継続により軽減することがあります。しかし、症状が持続する場合や日常生活に支障をきたす場合には、医師に相談することが重要です。
また、エストラジオールの中用量製剤(プラノバールなど)では、低用量ピルと比較してエストロゲン含有量が多いため、副作用が出やすい傾向があります。その他の一般的な副作用には以下のようなものがあります。
特に消化器症状は比較的発生頻度が高く、緊急避妊法のように短期間に大量に服用すると、より症状が出やすくなることが知られています。これらの副作用への対処法としては、服用方法の調整(食後に服用する、就寝前に服用するなど)や対症療法が行われます。
副作用が気になる場合は、自己判断で服用を中止せず、必ず医師に相談することが重要です。場合によっては、用量調整や代替薬への変更が検討されることもあります。
エストラジオールの重大な副作用と血栓症リスク
エストラジオール使用に伴う最も重篤な副作用として、静脈血栓塞栓症および血栓性静脈炎が報告されています。これらは頻度は低いものの、生命を脅かす可能性のある重大な副作用です。
エストロゲンは肝臓由来の凝固因子を増加させるため、血栓形成のリスクを高める作用があります。特に経口摂取の場合、肝臓での初回通過効果により、この作用が強くなる傾向があります。一部の研究では、GnRHアナログと女性ホルモンの飲み薬を長期服用している場合、60人に1人の頻度で血栓が生じるという報告もあります。
血栓症のリスク因子としては、以下が挙げられます。
MTF(Male to Female)トランスジェンダーの方が女性ホルモンを使用する場合の静脈血栓症の発生頻度は2~6%と報告されており、そのうち1~2%が肺塞栓で死に至る可能性があるとされています。これは通常の若年者の発生頻度(0.005~0.01%)と比較して著しく高い数値です。
血栓症の初期症状として注意すべきものには、下肢の痛みやむくみ、呼吸困難、胸痛、めまいや意識障害などの中枢神経症状、視力障害などがあります。これらの症状が現れた場合は、直ちに医療機関を受診する必要があります。
特に重要なのは、血栓症リスクの高いエチニルエストラジオール(商品名:プロセキソールなど)の使用に関する注意です。この薬剤は血栓形成の頻度が高いため、2001年には海外でMTFトランスジェンダーへの使用を避けるべきとされています。
ホルモン補充療法と各種疾患リスクの関連性
エストラジオールを含むホルモン補充療法(HRT)は、様々な疾患リスクとの関連性が臨床試験や疫学調査によって明らかにされています。特に長期使用における以下のリスクについて注意が必要です。
- 乳癌リスク。
米国の臨床試験(Women's Health Initiative:WHI試験)の結果によれば、結合型エストロゲン・黄体ホルモン配合剤投与群では、乳癌になる危険性がプラセボ投与群と比較して有意に高くなる(ハザード比:1.24)ことが報告されています。一方、子宮摘出者に対する試験では、結合型エストロゲン単独投与群では乳癌危険性に有意差が認められませんでした(ハザード比:0.80)。
イギリスの疫学調査(Million Women Study:MWS)では、卵胞ホルモン剤と黄体ホルモン剤を併用している女性の乳癌リスクが対照群の2.00倍となり、この危険性は併用期間が長くなるほど上昇することが示されています(1年未満:1.45倍、1~4年:1.74倍、5~9年:2.17倍、10年以上:2.31倍)。
- 冠動脈性心疾患リスク。
WHI試験の結果によれば、結合型エストロゲン・黄体ホルモン配合剤投与群では、冠動脈性心疾患の危険性がプラセボ投与群と比較して高い傾向があり、特に服用開始1年後では有意に高くなる(ハザード比:1.81)ことが報告されています。一方、エストロゲン単独投与群では有意差は認められませんでした(ハザード比:0.91)。
- 脳卒中リスク。
WHI試験では、結合型エストロゲン・黄体ホルモン配合剤投与群で脳卒中(主として脳梗塞)の危険性が有意に高くなる(ハザード比:1.31)ことが示されています。
- その他のリスク。
これらのリスクは、エストロゲンの生理活性や代謝作用に関連していると考えられています。特に子宮のある女性がエストロゲン単独で長期間治療を受けると、子宮内膜増殖症や子宮内膜がんのリスクが増加するため、黄体ホルモンの併用が推奨されています。
ホルモン補充療法の開始を検討する際には、これらのリスクとベネフィットを十分に理解し、個々の患者の状態や既往歴、家族歴などを考慮した上で判断することが重要です。
エストラジオールの適切な使用方法と個別化治療の重要性
エストラジオールを含むホルモン療法を安全かつ効果的に行うためには、適切な使用方法と個別化された治療アプローチが重要です。
まず、使用前には必ず詳細な診察と検査を行い、禁忌事項に該当しないことを確認する必要があります。以下のような状態の方はエストラジオールの使用が適さない、あるいは注意が必要とされています。
- 血栓症や血液凝固に関わる疾患がある方
- エストロゲンに由来する悪性腫瘍の方
- 重篤な肝障害のある方(代謝能が低下し、症状が増悪するリスクがある)
- 重篤な高トリグリセリド血症の患者(急性膵炎を発症するリスク)
- 全身性エリテマトーデスの患者(症状を悪化させるリスク)
- ポルフィリン症の患者(症状を悪化させるリスク)
- 腎疾患またはその既往歴のある患者(体液貯留を来し疾患を悪化させる可能性)
適切な用量設定も重要です。更年期障害および卵巣欠落症状に対しては、エストラジオールとして0.5~1.0mg/日の投与が一般的ですが、骨粗鬆症治療では骨密度を定期的に測定し、効果がない場合は6ヶ月~1年後に他の治療法を検討することが推奨されています。
また、長期使用における安全性確保のために、定期的な経過観察が不可欠です。乳房検診や子宮内膜検査、血圧測定、肝機能検査などを定期的に実施し、副作用の早期発見に努めることが重要です。
特に注目すべき点として、エストラジオールの投与経路による違いがあります。経口投与の場合、肝臓での初回通過効果により血栓リスクが高まる傾向がありますが、経皮投与(パッチ剤など)ではこのリスクが低減される可能性があります。特に血栓リスクが懸念される患者では、投与経路の選択が重要となります。
個別化治療の観点からは、患者の年齢、既往歴、家族歴、生活習慣(喫煙など)、治療目的などを総合的に考慮して、最適な治療法を選択することが求められます。例えば、血栓リスクの高い喫煙者には経皮投与を検討する、骨粗鬆症リスクの高い患者には骨密度への効果を重視するなど、個々の状況に合わせたアプローチが重要です。
ホルモン補充療法の開始時期も重要な要素です。WHI試験のサブ解析では、閉経から5年以内に開始した場合と5年以上経過してから開始した場合では、冠動脈疾患リスクに差があることが示唆されています。このような「ホルモン療法のタイミング仮説」も考慮した治療計画が望ましいでしょう。
最後に、患者自身が治療のリスクとベネフィットを十分に理解し、インフォームドチョイスに基づいて治療を選択できるよう、医療従事者による丁寧な説明と対話が不可欠です。更年期症状の重症度、QOL改善の見込み、各種リスク因子などを総合的に評価し、患者と共同で最適な治療選択を行うことが、エストラジオール治療の成功につながります。
【Dr.ESTRA】エストラジェル(保湿ジェルクリーム)60g
