腰部脊柱管狭窄症禁忌薬副作用
腰部脊柱管狭窄症リマプロスト禁忌注意点
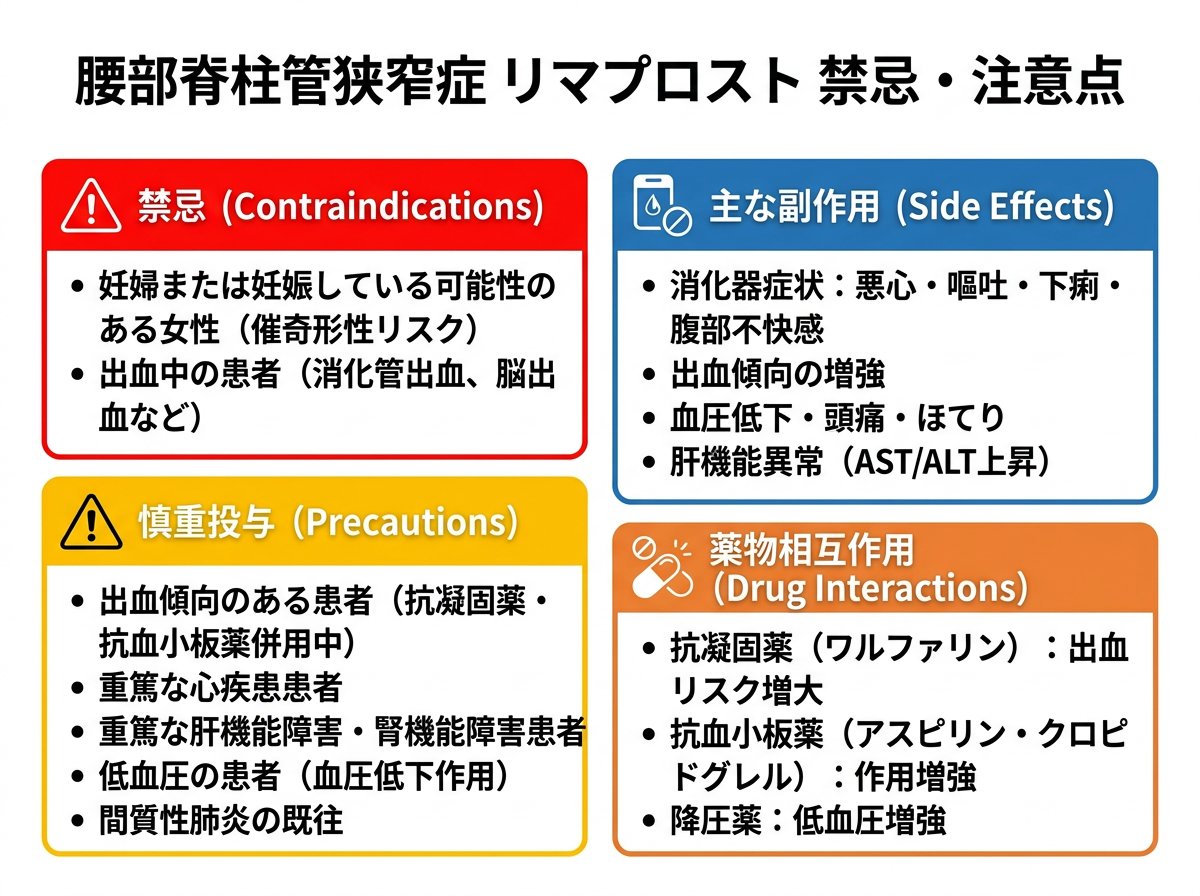
リマプロスト(オパルモン錠)は腰部脊柱管狭窄症の第一選択薬として広く使用されているプロスタグランジンE1誘導体ですが、重要な禁忌事項と注意点があります。
絶対禁忌
- 妊婦または妊娠している可能性のある女性
- 妊娠中の投与は胎児への影響が懸念されるため完全に禁止
慎重投与が必要な患者群
- 出血傾向のある患者:血小板凝集抑制作用により出血を助長する恐れ
- 抗血小板剤投与中の患者(アスピリン、チクロピジン、シロスタゾール)
- 血栓溶解剤投与中の患者(ウロキナーゼ)
- 抗凝血剤投与中の患者(ヘパリン、ワルファリン)
リマプロストの血小板凝集抑制作用は、類似作用を持つ薬剤との併用により出血傾向を増強させる可能性があります。特に高齢者では複数の抗血栓薬を服用している場合が多く、慎重な観察と用量調節が必要です。
重大な副作用として注意すべき項目
- 肝機能障害・黄疸:AST・ALT上昇を伴う肝機能障害
- 出血傾向:定期的な血液検査による監視が重要
- 消化器症状:下痢、悪心、腹部不快感など
腰部脊柱管狭窄症において手術適応となるような重症例での有効性は確立されておらず、症状の経過観察を行い漫然と継続投与しないことが重要です。
腰部脊柱管狭窄症NSAIDs腎機能リスク
非ステロイド性抗炎症薬(NSAIDs)は腰部脊柱管狭窄症の疼痛管理に使用されますが、特に高齢者では腎機能低下のリスクが高まります。
NSAIDsの腎機能への影響メカニズム
高リスク患者の特徴
腎機能モニタリングの重要性
NSAIDs投与前および投与中は定期的な腎機能検査(血清クレアチニン、BUN、eGFR)が必要です。特に投与開始後1-2週間は腎機能の変化に注意深く観察し、クレアチニンの上昇や尿量減少がみられた場合は直ちに投与を中止します。
適正使用のガイドライン
- 最低有効用量での使用
- 短期間での使用を原則とする
- 腎機能に応じた用量調節
- 他の腎毒性薬剤との併用回避
腰部脊柱管狭窄症患者の多くは高齢者であり、加齢による腎機能低下が基盤にあることを常に念頭に置いた処方が求められます。
腰部脊柱管狭窄症神経障害性疼痛薬副作用
プレガバリン(リリカ)とミロガバリン(タリージェ)は腰部脊柱管狭窄症の神経障害性疼痛に有効ですが、特徴的な副作用パターンがあります。
主要な副作用と発現頻度
高齢者における特別な配慮
腰部脊柱管狭窄症患者の多くを占める高齢者では、これらの副作用により転倒リスクが著しく増加します。特にめまい・ふらつきは日常生活動作に大きく影響し、骨折などの重篤な合併症を引き起こす可能性があります。
投与時の注意点
- 少量から開始し漸増する
- 運転や機械操作への影響を説明
- 定期的な副作用評価
- 腎機能に応じた用量調節(特にプレガバリン)
中止時の注意
突然の中止により離脱症状(不安、不眠、悪心など)が生じる可能性があるため、段階的な減量が必要です。特に長期投与例では慎重な減量スケジュールを立てることが重要です。
これらの薬剤は神経の興奮性を抑制することで効果を発揮しますが、中枢神経系への影響による副作用も同時に考慮した処方が求められます。
腰部脊柱管狭窄症併用注意薬剤相互作用
腰部脊柱管狭窄症の薬物療法では、患者が服用中の他の薬剤との相互作用に十分注意する必要があります。
リマプロストとの併用注意薬剤
- 抗血小板剤(アスピリン、クロピドグレル、シロスタゾール)
- 抗凝固剤(ワルファリン、DOAC)
- 血栓溶解剤(ウロキナーゼ、t-PA)
これらの薬剤との併用により出血傾向が増強される可能性があり、特に消化管出血や脳出血のリスクが高まります。定期的な血液検査と出血徴候の観察が必要です。
NSAIDsとの併用注意薬剤
神経障害性疼痛薬との併用注意
薬剤相互作用の管理策
高齢者では多剤併用(ポリファーマシー)が問題となることが多く、不要な薬剤の整理と必要最小限の処方を心がけることが重要です。
腰部脊柱管狭窄症薬物療法限界代替治療選択
薬物療法の限界を理解し、適切なタイミングで代替治療法への移行を検討することは、腰部脊柱管狭窄症の治療成功に不可欠です。
薬物療法の限界と判断基準
薬物療法の標準的な適用期間は3ヶ月程度とされており、この期間を超えても症状改善が得られない場合は他の治療法を検討する必要があります。薬物療法は対症療法であり、脊柱管の構造的な狭窄を根本的に改善することはできません。
効果判定の客観的指標
- 歩行距離の改善度
- VAS(Visual Analog Scale)による疼痛評価
- JOA(Japanese Orthopedic Association)スコア
- 日常生活動作の改善度
- 患者満足度
段階的治療アプローチ
第一段階:神経ブロック療法
第二段階:手術療法の検討
薬物療法と神経ブロック療法が無効な場合、以下の条件下で手術が検討されます。
- 日常生活に著しい支障がある間欠跛行
- 保存療法に抵抗性の神経症状
- 膀胱直腸障害の出現
- 下肢筋力低下の進行
手術適応の慎重な判断
手術は効果的な治療法ですが、以下の制約があります。
- 完全な症状消失は保証されない
- 長期間の神経圧迫例では症状残存の可能性
- 年齢による症状再発リスク
- 術前のうつ症状は術後満足度に影響
統合的アプローチの重要性
現代の腰部脊柱管狭窄症治療では、薬物療法、理学療法、運動療法、心理的サポートを組み合わせた統合的アプローチが推奨されています。特に患者の精神面への配慮は治療成功に大きく影響するため、多職種チームによる包括的な管理が重要です。
薬物療法の副作用や相互作用を適切に管理しながら、患者個々の状態に応じた最適な治療戦略を立てることが、腰部脊柱管狭窄症の良好な治療成果につながります。
痛みと不調を自分で治す人体力学